SISTEMA DIGESTIVO
El aparato digestivo está formado por una serie de órganos especializados para llevar a cabo la ingestión, el transporte, digestión y absorción de alimentos y agua. Además, la mucosa del aparato digestivo, al tener tejido linfoide (MALT), ejerce de primera línea de defensa del sistema inmunitario.
El aparato digestivo está formado por un largo tubo que se extiende desde la boca hasta el ano (tubo digestivo) y diversas glándulas estrechamente relacionadas con él (glándulas digestivas; salivales, páncreas e hígado).
El aparato digestivo está formado por una serie de órganos especializados para llevar a cabo la ingestión, el transporte, digestión y absorción de alimentos y agua. Además, la mucosa del aparato digestivo, al tener tejido linfoide (MALT), ejerce de primera línea de defensa del sistema inmunitario.
El aparato digestivo está formado por un largo tubo que se extiende desde la boca hasta el ano (tubo digestivo) y diversas glándulas estrechamente relacionadas con él (glándulas digestivas; salivales, páncreas e hígado).
Tracto Gastrointestinal:
Canal muscular alimentario
- Boca
- Faringe
- Esófago
- Estómago
- Intestino delgado
- Intestino grueso
- Ano
Órganos digestivos accesorios:
Suplen secreciones
- Dientes
- Lengua
- Hígado
- Páncreas
Proceso Digestivo:
- Ingestión
- Propulsión (Deglución y Peristalsis)
- Digestión mecánica (Masticar, Degradación en el estómago, Mezcla por segmentación)
- Digestión química (Enzimas)
- Absorción (Transporte de productos terminales en sangre y linfa en pared intestinal)
- Defecación (Eliminación de sustancias no digeridas en el cuerpo)
Histología del canal alimentario
Las 4 mismas capas desde el esófago al ano
- Mucosa
- Submucosa
- Muscular externa
- Serosa
MUCOSA (capa interna)
3 subcapas:
- Epitelio de superficie: Absorbe nutrientes y secreta moco.
- Lámina propia: Homológa a la aracnoides, hecha de TC laxo con capilares y nutrientes, contiene tejido linfoide asociado a mucosa MALT; por ella pasan vasos sanguíneos y linfáticos. Gracias a ella el epitelio no se desprende y se puede nutrir.
- Muscular de la mucosa: Capa delgada de músculo que produce movimientos locales (permite a la célula adoptar nutrientes).
SUBMUCOSA (2da capa)
- Tejido conectivo que contiene sangre, linfa y nervios.
- Muchas fibras elásticas (elastina) de manera que el intestino recubre forma después de que la comida pase.
MUSCULAR EXTERNA
- 2 capas de músculo liso para peristalsis (fibras se estrechan y alargan) y segmentación (aprieta por porciones, recorriendo los alimentos).
- Capa circular interna (circuferencial) -> En algunos lugares forma esfínteres (actúan como válvulas)
- Capa longitudinal externa -> Acorta intestino.
SEROSA (última capa; superficial)
Peritoneo visceral
- Epitelio simple escamoso (mesotelio)
- Capa delgada de tejido conectivo areolar
- Excepciones:
- Partes NO en cavidad peritoneal, tienen adventicia (TC denso; pulmón, corazón), carente de serosa.
- Algunas poseen 2, e.j: órganos retroperitoneales.
MUSCULO LISO
- Músculos - fibrillas
- Células con núcleo central.
- Peristalsis.
- No estrías (sárcomeros).
- Contracciones lentas, sostenidas y resistentes a la fatiga.
- 6 localizaciones mayores:
- Dentro del ojo
- Paredes de vasos
- Tubos respiratorios
- Tubos digestivos
- Órganos urinarios
- Órganos reproductores
NERVIOS
- Sistema Nervioso Entérico: propio del intestino.
- Plexos viscerales dentro de la pared intestinal que controlan músculos, glándulas, inf. sensorial.
- 100 millones de neuronas (tantas como en médula espinal)
- Aferencias autónomicas: enlentece o aumenta el sistema.
- Parasimpático; Estimula funciones digestivas.
- Simpático; Inhibe digestión.
- Ampliamente automático.
Peritoneo: Membranas serosas en cavidad abdomino pélvica.
P. visceral: Cubre superficies externas de la mayoría de los órganos digestivos.
P. parietal: Delinea pared de cavidad.
Cavidad parietal: Líquido seroso.
BOCA
-> Cavidad Oral / Bucal
La pared de la cavidad bucal está formada por:
1) Mucosa bucal
La mucosa que tapiza la mayor parte de la cavida bucal (cara interna de los labios, suelo de la boca, paladar blando) presenta:
- Epitelio escamoso estratificado
Los tipos celulares que lo forman son similares a los de la epidermis de la piel: quetatinocitos, células de Langerhans, melanocitos y células de Merkel. Se organizan en:
- Estrato basal: una sola capa de células.
- Estrato espinoso: varias capas de células.
- Estrato superficial
- Lámina propia
- Tejido conectivo laxo formando papilas.
- Receptores sensoriales: terminaciones libres y corpúsculos de Meissner.
- Vasos sanguíneos abundantes.
La mucosa que reviste las encías y el paladar duro (mucosa masticadora) presente algunas características especiales:
- Tiene un epitelio plano estratificado queratinizado o paraqueratinizado.
- La lámina propia presenta papilas muy profundas, capa de tejido conectivo denso en la zona profunda que se continúa con el periostio del hueso.
2) Submucosa
Salvo en las encías y el paladar duro (donde no existe submucosa), la submucosa presenta:
- Tejido conectivo con abundantes fibras de colágena y elásticas.
- Glándulas salivales seromucosas o mucosas en los labios (glándulas labiales), las mejillas (glándulas yugales), el paladar blando (glándulas palatinas) y la lengua (glándulas linguales).
En alguna zonas de la boca (labios, mejillas, paladar blando) encontramos músculo estriado esquelético subyacente a la capa submucosa.
Hay una serie de estructuras en el interior de la cavidad bucal o relacionadas con ella:
- Lengua
- Dientes
- Amígdalas: palatinas
- Glándulas salivales principales: glándula parótida, glándula submandibular y glándula sublingual.
ESOFAGO
- Continuación de faringe en mitad del cuello.
- Tubo muscular colapsado cuando se ingiere alimento.
- Mide 25 cm.
- Conduce los alimentos desde la faringe hasta el estómago.
- Pasa por "hiato esofágico" en el diafragma entra al abdomen.
- Se une al estómago por el cardias (esfínter que previene regirgitación; que la comida se regrese al esofágo). En esta porción de unión el epitelio es simple columnar.
- Contiene las 4 capas.
- Epitelio = Escamoso estratificado no queratinizado.
- En pared glándulas mucosas.
- Músculo (muscularis externa) cambia conforma desciende:
- 1/3 superior = Músculo esquéletico.
- 1/3 medio = Músculo esquéletico y liso.
- 1/3 inferior = Músculo liso.
- Tiene adventicia (TC laxo) en vez de serosa (TC denso).
ESTOMÁGO
- Forma de S: Parte + amplia del canal alimentario.
- Almacén temporal y mezcla (4 horas) en "quimo".
- Tolera alto contenido de HCL.
- Comienza desdoblamiento alimenticio.
- Pepsina (proteína enzimática digestiva que necesita ambiente ácido).
- HCL (bactericida).
- La mayoría de nutrientes son absorbidos en el intestino delgado; excepciones: agua, electrolitos, algunos fármacos como aspirina y alcohol (absorbidos en el estómago).
- Capacidad: 1.5 L de alimento; capacidad máxima 4 L (1 galón).
- Delante del páncreas y vaso; debajo del diafragma, esta unido en ambos extremos pero móvil en el centro.
Esofágo-Estómago = Cardias.
Estómago-Intestino delgado = Píloro.
- Porciones del estomágo:
- Cardias.
- Fondo ( o fundus, en forma de domo).
- Cuerpo (curvatura mayor y menor).
- Píloro (antro, canal, esfínter).
- Pliegues: Longitudinales en superficie interna (ayudan a distensibilidad).
- Muscular: Capa interna oblicua, junto con capas longitudinales (longitudinales) y circulares (segmentación).
- Epitelio simple cilíndrico o columnar: secreta moco amortiguado con bicarbonato.
- Glándulas gástricas:
- Células mucosas.
- Células parietales = HCL y Factor intrínseco (para absorción de B12).
- Células principales = Pepsinógeno (activado a pepsina con HCL), estimulados por gastrina.
Diafragma hacia arriba = Adventicia.
Diafragma hacia abajo = Serosa.
INTESTINO DELGADO
- Pare más larga del canal alimentario (mide 2.7 - 5 m).
- La mayor parte de la digestión enzimática ocurre aquí.
- Diseñado para la absorción.
- Amplia superficie por su longitud.
- Modificaciones estructurales incrementan área absortiva.
- Pliegues circulares
- Vellosidades
- Microvellosidades
- Mayoría de enzimas secretadas por el páncreas.
- Absorción de nutrientes (3 - 6 hrs).
- Desde el esfínter pilórico a cuadrante inferior derecho.
- Irrigación: Arteria mesentérica superior. Drenaje, venas portal y hépatica.
Subdivisiones:
Duodeno (retroperitoneal, atrás del tejido peritoneo) (5% de longitud)
Yeyuno (40% " ")
Ileón (60% " ")
- Bilis del hígado y ducto biliar ( se produce en hígado, se almacena en la vesícula biliar y por medio del conducto biliar llega al duodeno).
- Enzimas del páncreas ( enzimas vienen del páncreas por medio del ducto pancreático mayor)
- Enterocitos = células absortivas por excelencia.
- Red de sangre y capilares = LACTEAL
- Carbohidratos y proteínas a la sangre vía vena hepática.
- Grasa en linga: toxinas liposolubles.
- Criptas intestinales (de Lieberkuhn) entre vellosidades.
- Estas células se dividen en cada 3-6 días para renovar epitelio (células que más rápidamente se dividen en el cuerpo).
- Llegan hasta la muscular de la mucosa, si rebasan la muscular se convierten en pliegues.
- Secretan jugo intestinal que se mezcla con quimo (pasta de alimento que se forma en estomágo)
- Flora intestinal (bacterias residentes).
- Manufactura de algunas vitaminas, e.j; Vitamina K.
- Glándulas duodenales.
- Moco contractua con la acidez del estomágo.
- Hormonas: Colescistoquinina (estimula vesícula para liberar bilis almacenada, también a páncreas). Secretina (estimula ductos pancreáticos para liberar neutralizante ácido).
- En la mucosa: glándulas y células intestinales.
- En la submucosa: Tejido linfático propio del intestino.
- Muscular: Músculo para ayudar a que las células absorban sustancias y nutrientes.
- Serosa
- Válvula comnivalente (circunvoluciones): Cubren toda la superficie de la mucosa y le dan el aspecto aterciopelado. Numerosas en el duodeno y yeyuno proximal. Hay de 10 a 40 por mm2.
Células absortivas (enterocitos)
- La superficie de la mucosa es un epitelio cilíndrico simple en que se reconocen 3 tipos celulares.
- Absortivas (enterocitos)
- Calciformes
- Enteroendocrinas
Células absortivas: Cilíndricas de una altura de 26 um, núcleo basal. Alrededor de 3000 microvellosidades por célula.
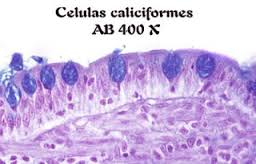
Calciformes: Glándulas individuales secretoras de moco, las que se disponen en forma difusa entre las células absortivas. Núcleo aplanado, citoplasma basófilo (azul), se unen a las células vecinas por uniones yustaluminales. El moco de la célula es Pas-Positivo.
Enteroendocrinas: Pequeñas dispuestas hacia la base del epitelio y entre las células anteriores. Se clasifican según la tinción que presenten según su afinidad (argentafines, argilofilas, etc). Dispersas en el intestino, forma piramidal cuando se ubican en las criptas y cilíndricas en la vellosidad, en donde se reconocen.
- Las sustancias encontradas son: Serotonina (hormona de la felicidad; vasodilatación), Somatostatina (Facto de crecimiento), Colecistoquinina (Relaja esfínter de Oddi), glucagón, motilina, gastrina, neurotensina, sustancia P y endorfina B.
- Criptas de Lieberkuhn:
- El epitelio que recubre la vellosidad se contínua con las criptas.
- Aproximadamente la mitad superior de la pared de las criptas está revestida por epitelio cilíndrico bajo que contiene células absortivas y calciformes.
- En la mitad inferior están menos diferenciadas.
- Las mejor diferenciadas se conocen como células de Paneth.
- La actividad mitótica es elevada y es el punto de recuperación ante daños de la mucosa.
- Lámina propia (en la submucosa):
- Tejido conjuntivo laxo que ocupa los intesticios entre las criptas y zonas centrales de las vellosidades.
- Constituida por un conjunto celular fijo y móvil dispuesto en una trama de fibras elásticas y reticulares.
- Nódulos linfoides:
- Se ven como círculos con muchos puntitos dentro.
- Están en la submucosa.
- Miden de 0.4 a 3 mm de diámetro mayores.
- A nivel del Ileón pueden ser numerosas y conforman unas estructuras llamadas "Placas de Peyer".
- Muscular de la mucosa:
- Mide en promedio 38 um de espesor.
- Se forma por fibras elásticas y por 2 capas: circular interna y longitudinal externa.
- Al contraerse aumenta la altura de los pliegues de la mucosa.
- Submucosa:
- TC denso, rico en fibras elásticas, células adiposas y glándulas.
- Glándulas de Brunner (pliegues intestinales de la submucosa).
- Poseen porciones secretoras como túbulos enrollados conformando lobulillos de 0.5 a 1 mm de diametro.
- Células de aspecto pálido.
- Aquí se encuentra el plexo de Meissner.
- Muscular
- Formada por capas longitudinales externa y circular interna.
- Entre estás 2 se encuentra el plexo miénterico (Auerbach).
- Serosa
- Constituida por una capa continua de células aplanadas, separadas por tejido laxo entre la capa muscular y esta.
Características especiales:
- Tenias (teniae coli): 3 bandas de fibras musculares longitudinales.
- Haustras (bolsas)
- Apéndices epiplóticos
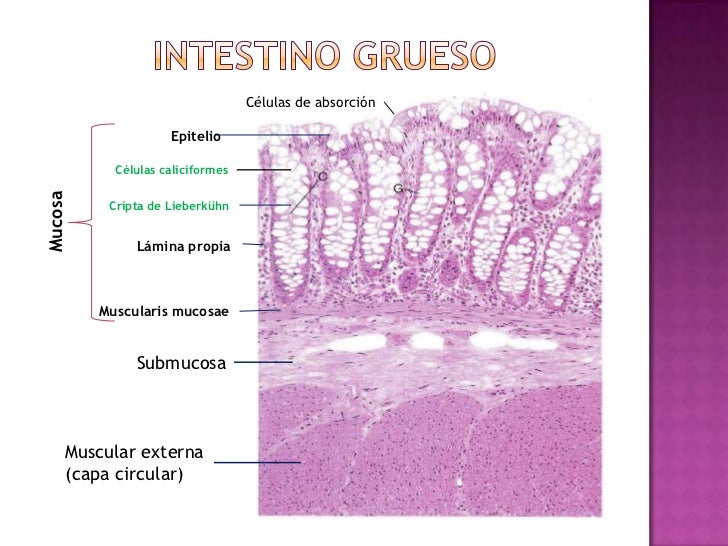
Histología del intestino grueso:
- Sin vellosidades (pocos nutrientes se absorben)
- "Células columnares" absortivas (agua y electrolitos)
- Células calciformes (lubrican heces)
- Tejido linfoide (abundante bacterias)
Apéndice cecal
- Se origina en el ciego
- De 2 a 8 cm de longitud
- Posee la totalidad de las capas del intestino, pero se ve engrosado por el tejido linfoide hiperplásico (fosa iliaca derecha).
Ciego y colón
- La mucosa colónica es lisa, sin pliegues.
- En cortes se observan las glándulas tubulares rectas de unos 0.5 mm de longitud, levemente más largas de las vistas en el intestino delgado.
- En recto 0.8 mm.
- No se observan células de Paneth.
- Abundantes células calciformes.
- Enteroendocrinas escasas.
- Tanto la submucosa, muscular de la mucosa y lámina propia son similares a la del intestino delgado.
- La muscular propia sufre modificaciones (3 bandas longitudinales o tenías colonicas).
RECTO
- Mide 12 cm de longitud
- Se extiende desde el sigmoides hasta el diafragma pélvico.
- En su parte inferior se dilata conformando la ampolla rectal.
- Criptas más largas.
- Se estria abruptamente para dar origen al canal anal que mide aprox. 4 cm.
- No hay criptas de Lieberkuhn.
- La mucosa cambia desde cilíndrico a plano no queratinizado.
- La muscular propia con sus fibras circulares forma el esfínter anal interno.
- En pelvis
- Sin tenías
- Capa muscular longitudinal
- Tiene válvulas
- Canal anal: "Línea pectínea" (inferior a ella; sensibilidad a dolor). Hemorragias que son Superiores a línea pectínea se conocen como internas. Inferiores, son externas.
- Enfínteres:
- Interno (músculo liso involuntario)
- Externo (músculo esquéletico voluntario)
Defecación:
- Promovida por estiramiento de pared, mediada por reflejo parasimpático en la médula espinal.
- Estimula contracción de músculo liso y relajación de pared de esfínter anal interno. 250 g de excremento.
- Si es conveniente defecar, neuronas motoras.




No hay comentarios:
Publicar un comentario